口腔粘膜炎の診断・評価を整理する

- 1)Lalla RV, et al.:Dent Clin North Am.;52(1):61-77. 2008.
- 2)Lalla RV, et al.:Cancer.;120(10):1453-61. 2014.
- 3)Eilers J, Million R.:Semin Oncol Nurs.;27(4):e1-16. 2011.
適切な口腔内アセスメントは重要な看護介入
粘膜炎の対応にあたっては、口腔内アセスメントにより口腔粘膜の変化を遅延なく発見し早期対応に努め、粘膜炎の原因を正確に鑑別し、現行の治療介入の有効性を評価することで、適切な介入に繋げる必要がある3)。Eilers Oral AssessmentGuide(OAG)を提唱したEilersは、「適切な口腔内アセスメントは、口腔粘膜炎に対する最も重要な看護介入である」と述べている。口腔粘膜炎に対して有効な介入を提供するためのアセスメントのポイントを述べる。
- 3)Eilers J, Million R.:Semin Oncol Nurs.;27(4):e1-16. 2011.
口腔粘膜炎の特徴を理解する
口腔粘膜炎はどれも同じと考えられがちであるが、がん治療の内容によってその発症機序や病態は異なるため、対応もそれにあわせて変わる。それぞれの粘膜炎の特徴を理解し、患者が現状受けている治療内容、使用薬剤を把握した上で適切な介入を考える必要がある4)。
・殺細胞性抗がん薬(表1)
薬剤投与後7~10日目に発症し、感染の併発などがなければ通常2週間程度で治癒する。口唇裏側、頬粘膜、下側縁、軟口蓋など可動性の高い非角化粘膜に好発する4)。
表1 殺細胞性抗がん薬による粘膜障害

・分子標的薬剤(表2)
殺細胞性抗がん薬と異なり、アフタ性口内炎に類似した病態であることが多い。発症時期は、薬剤投与後5日程度と殺細胞性抗がん薬よりも早く、多くは軽度であるものの発症頻度は高い。外的刺激が発症のトリガーとなりやすい4)。
表2 分子標的薬剤による粘膜障害

・免疫チェックポイント阻害薬(表3)
他の治療と異なり病態は未だ不明な点が多い。発症時期は薬剤投与後早期から数カ月経過後と幅広く、舌背部、口蓋、歯頸部歯肉など角化粘膜にも発症することがある4)。
表3 免疫チェックポイント阻害薬による粘膜障害

・頭頸部放射線治療(表4)
照射部位に一致して発症し、放射線量に比例して重症化する4)。後方散乱線の影響を受け、歯科金属周囲の粘膜で重症化することがある5)。口腔粘膜を照射野からできるだけ外すこと、治療後半の悪化を如何に最小限に抑えるかがポイントとなる。
表4 頭頸部放射線治療による粘膜障害

- 4)日本がんサポーティブケア学会, 日本がん口腔支持療法学会, 編.:がん治療に伴う粘膜障害マネジメントの手引き 2020年版. 金原出版. 2020.
- 5)Katsura K, et al.:J Radiat Res.;57(6):709-713. 2016.
口腔粘膜炎の原因、増悪因子を診断・評価する
抗がん剤治療中に発症した口腔内の痛み全てが口腔粘膜炎によるものとは限らない。実際、口腔内疼痛を訴える患者を診察すると、「義歯の痛み」や「歯肉炎の痛み」を粘膜炎と患者が勘違いしていることや、それらが粘膜炎の増悪因子となっていることも少なくない。口腔内にある口腔粘膜炎の原因、増悪因子を診断・評価し、その対応を考える。
粘膜への機械的な刺激
適合の悪い義歯、う蝕による歯の鋭縁部、歯周病による歯の動揺などによる粘膜への刺激は、粘膜炎発症の引き金となり、また疼痛悪化や治癒遷延の原因となる4)。粘膜に対する機械的刺激の評価とその除去が重要である。
- 4)日本がんサポーティブケア学会, 日本がん口腔支持療法学会, 編.:がん治療に伴う粘膜障害マネジメントの手引き 2020年版. 金原出版. 2020.
粘膜炎と局所感染
粘膜炎への二次感染は、重症化、治癒遷延の大きな局所因子であり、対応に歯科的な消炎処置・感染症としての治療が必要となることもある4)。「局所感染の有無」は常に評価する必要がある。
・疼痛の質
粘膜炎の急な疼痛の悪化には、感染が関与している可能性がある。がん治療中は口腔内感染のリスクが高いが、骨髄抑制期は感染を併発しても局所の炎症所見に乏しいことも多く、疼痛が重要な所見となる6)。患者の訴えを過小評価せず、疼痛の程度だけでなく、疼痛の質(自発痛の有無や誘発痛の詳細など)についても問診することが大切である。
・発症時期
上述したように、薬剤により好発時期や治癒期間には特徴がある(図1)7)。好発時期を過ぎてからの発症、あるいは治癒遅延が認められる場合は、感染など二次的な問題の可能性も疑う。
図1 発症の時期について
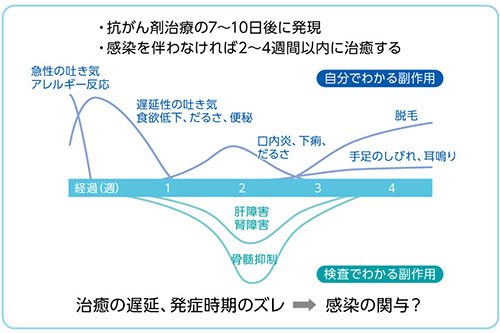
・発症部位
殺細胞性抗がん薬は、口唇裏面、頬粘膜、下側縁部から舌腹などの可動性の高い非角化粘膜に好発しやすいため(図2)8)、口蓋や舌背部など角化の強い粘膜に発症した場合は、非典型例として感染などの関与も疑う。
図2 発症部位について
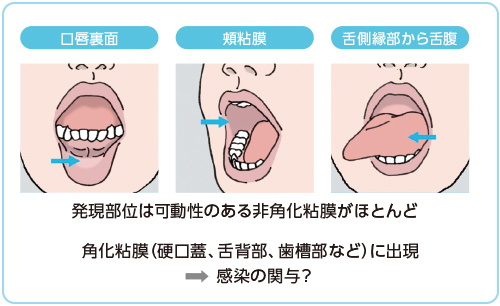
Scully C, Sonis S, Diz PD. Oral mucositis. Oral Dis 2006;12:229-30.
がん治療に伴う粘膜炎マネジメントの手引き 2020年版(JASCC-JAOSCC編,金原出版)
以上、当院での口腔粘膜炎の診断・評価のポイントについて概説した。治療ごとの口腔粘膜炎の特徴を理解し、口腔粘膜の変化を観察して粘膜への外的刺激や感染などの二次的な因子の評価を行うことで、より適切な口腔粘膜炎の対応が可能になると考える。
- 4)日本がんサポーティブケア学会, 日本がん口腔支持療法学会, 編.:がん治療に伴う粘膜障害マネジメントの手引き 2020年版. 金原出版. 2020.
- 6)Bensinger W, et a.:J Natl Compr Canc Netw.;6(Suppl 1):S1-21. 2008..
- 7)国立がん研究センター.:がん情報サービス.
- 8)Cully C, et al.:Oral Dis.;12(3):229-41. 2006.
閲覧履歴
Meiji Seikaファルマ株式会社
医療関係者向けサイト
このサイトは、国内の医療関係者(医師・薬剤師・看護師等)を対象に、弊社の医療用医薬品等に関する情報提供を目的として作成されています。
一般・患者の方への情報提供を目的としたものではありませんのでご了承ください。
当サイトは医療関係者の方への
情報提供を目的としています。


 くすりに関する
くすりに関する